수면장애 간호 [수면-각성 장애]

수면장애 간호 [수면-각성 장애]
인간은 수면을 취함으로써 신체적, 정신적 피로에서 회복하고 에너지를 충전함으로써 정상적인 생활을 유지할 수 있다.
정상수면의 개념
각 수면단계가 정상적인 비율로 유지되고 주기가 일정
수면각성유지 중추
상향망상활성계(ascending reticular activating system)
수면각성 관련 신경전달물질
트립토판(L-tryptophan): 서파수면 증가 카테콜아민, 아세틸콜린, GABA, 프로스타글란딘: 수면 도파민, 노르에피네프린: 각성
수면각성장애
신체적, 심리적, 환경적 요인, 연령, 약물에 의해 수면의 질이나 양에 이상이 생겨 낮 시간 동안의 활동에 방해
수면의 단계와 조절
- 수면단계: 뇌파, 근전도, 안구운동 측정(다원수면기록)
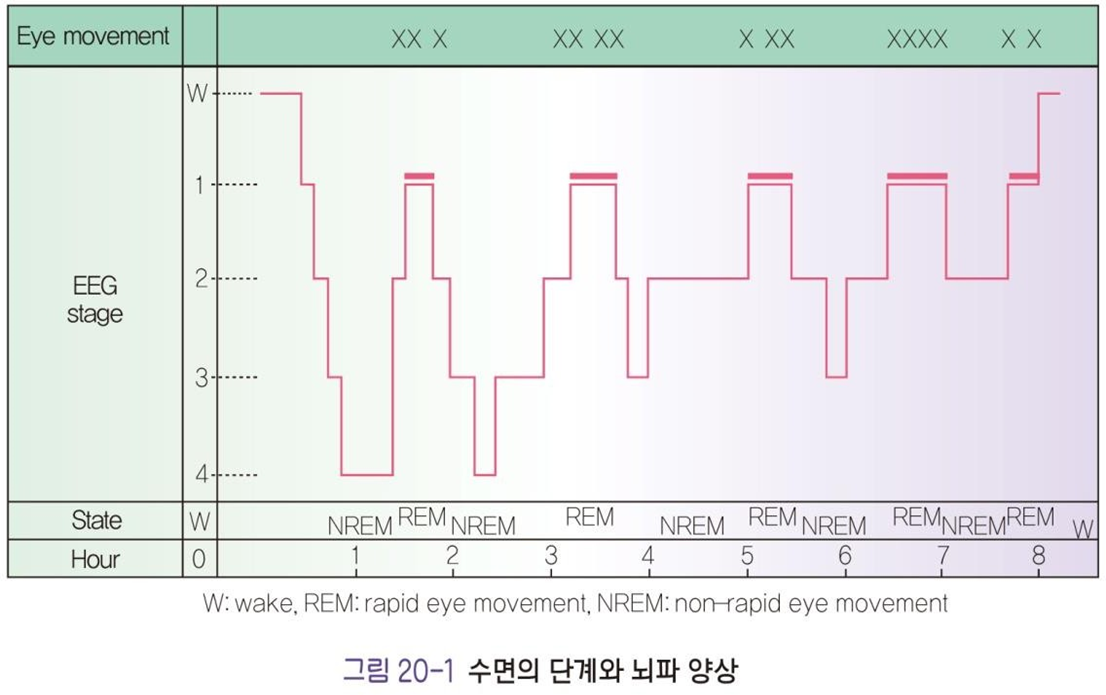
- 수면은 급속안구운동 rapid eye movement 이 있느냐 없느냐 에 따라 REM 수면과 N-REM 수면으로 나뉘며 , 각각 고유한 뇌파활동을 보인다.
- NREM(1~4단계), REM으로 구성
1) N-REM(non rapid eye movement)
가장 많이 분비되는 호르몬은 성장호르몬
맥박은 규칙적이나 감소되고, 혈압도 떨어지고, 호흡수도 감소, 폐 동맥압 약간 상승, 뇌온도 감소, 뇌혈류량 감소 N-REM 수면은 얕은 수면인 1~2단계와 깊은 수면인 3~4단계의 수면으로 구분된다.
1단계: 입면 시 수초 내지 수분 간, 가장 얕은 수면단계. 각성상태의 8~12HZ의 alpha파가 소실되고 4~6Hz의 theta 파가 많은 단계
2단계: 가벼운 수면상태. 전체수면의 50%. 1단계를 지나 12~14Hz의 spindle(수면방추파)과 K-complex가 특징적으로 나타남.
3단계: 깊은 수면상태. 뇌파 불규칙, 높은 전압의 서파. Delta, theta 파(서파수면, 깊은 수면)가 나타남.
4단계: 가장 깊은 수면상태. Delta파가 주로 나타남.
2) REM(rapid eye movement)
- 급속 안구운동 수면상태.
- 쉽게 깨울 수 있음. 꿈(추상적, 초현실적)을 꾸는 수면단계임.
- 수면 후 90분 정도 지나면 NREM수면에 이어 REM이 나타남.
- 첫 REM은 10분 내외, 이후 15~40분간 지속되면 밤이 깊어질수록 길어진다.
- 전체수면의 20~25%로 평균 90~100분 정도이다.
- 어릴수록 길고, 나이 들수록 감소한다.
- 호흡 불규칙, 심장박동 빨라짐, 혈압상승, 피부 전기저항 감소, 근육이완, 음경발기.
수면의 기능과 생리현상
수면의 기능
- 신체회복기능 : 낮 동안 소모되고 손상된 부분(특히 중추신경계)을 회복시켜 준다.
- 발생학적인 기능(성장의 기능) : 수면 동안 성장을 촉진
- 감정 조절 기능 : 낮 동안의 생존과 본능적 보존을 잘할 수 있도록 준비하는 기능
- 인지기능: 낮 동안에 학습된 정보 정리, 재학습, 기억시키는 기능(REM 수면)
- 감정 조절기능: 불쾌하고 불안한 감정들을 꿈과 정보처리를 통해 정화하는 기능
생리현상
NREM:
- 대부분 체내현상이 완만해지거나 감소 근육이 서서히 이완, 신체기능이 낮게 유지
- 혈압, 심장기능, 호흡, 체온, 산소 소비량 등이 REM이나 각성 시보다 느려지고 규칙적이다.
- 4단 계시 주요 재생기능과 호르몬 분비가 발생
REM:
- 대부분 체내현상이 각성 시 수준에 도달하거나 변동
- 생리현상이 갑자기 증가하여 대뇌 산소 사용의 증가, 혈압의 변동, 체온조절기능감소, 맥박과 호흡의 증가와 불규칙성, 위산분비 증가, 농축된 소변생산, 뇌혈류 증가, 음경의 발기
- 근육은 각성기나 NREM시기보다 더욱 이완
- 기존의 건강문제를 악화, 수면저해요인이 될 수 있다.
수면과 일주기리듬
- 수면-각성주기는 일주기리듬(24시간 주기로 반복)
- 뇌파, 체온조절, 호흡, 심박동, 신경전달물질의 대사, 호르몬의 유리, 월경주기, 발정기 등 다른 주기들과 상호작용
- 일주기리듬을 유지하려면 리듬일치요소에 적절히 노출되어야 함.(빛, 사회활동, 대인접촉 등)
수면의 진단
- 주관적 방법: 시각척도와 질문지, 면접
- 객관적 방법: 다원수면기록(뇌파, 근전도, 안구운동)
수면장애 정의 및 분류 (수면-각성 장애)
신체적 요인, 심리적 요인, 연령, 약물, 기타 환경적 요인으로 인해 수면의 질이나 수면량에 이상이 있어서 낮 시간 동안의 활동에 지장이 생길 때 수면-각성장애로 진단할 수 있다.
DSM-IV-TR
–일차성 수면장애
–다른 정신장애와 관련된 수면장애
–기타
ICD-10
–불면증
–과다수면
–수면-각성 주기장애
–수면 중 보행장애
–수면 중 경악장애
–악몽장애
DSM-5
불면장애(Insomnia Disorder)
과다수면장애(Hypersomnolence Disorder)
수면발작/기면증(Narcolepsy)
호흡곤란 수면장애(Breathing-Related Sleep Disorders)
- 폐쇄성 수면 무호흡
- 중추성 수면 무호흡
- 수면 관련 호흡저하
- 일주기리듬 수면각성장애
수면이상증/사건수면(Parasomnias)
- NREM 수면-각성장애 Non-Rapid Eye Movement Sleep-Arousal Disorders
- 악몽장애 Nightmare Disorder
- REM 수면행동장애 Rapid Eye Movement Sleep Behavior Disorder
- 하지불안 증후군 Restless Legs Syndrome
수면장애의 원인
신체적 원인
–신체불편감, 질병, 통증, 만성 폐쇄성 폐질환, 천식 등 호흡기 질환, 심한 가려움, 신진대사 불균형, 갑상선 기능항진, 파킨슨 질환 등
심리적 원인
–불안, 우울, 정신질환, 스트레스, 인지기능장애 –강박적 성격, 완벽주의자, 긴장불안도가 높은 성격
약물의 영향
–니코틴: 중추신경계자극, 만성 불면증 초래
–커피: 중추신경계자극제, 각성상태 유발
–알코올: 수면 중 자주 깨고 꿈을 많이 꿈
환경의 변화
–여행, 낯선 환경, 교대근무 등
DSM5 분류별 수면-각성장애
불면장애

DSM-IV 일차성 불면증(primary insomnia)
진단기준(DSM-5):
수면량이나 질이 충분하지 않고 주간 활동에 지장(1가지 이상)
- 입면: 잠들기 어려움(초기 불면증)
- 유지: 자주 깨거나 깬 다음 다시 잠들기 어려움(중기 불면증)
- 일찍 깸: 새벽에 일찍 깨어 다시 잠들기 어려움(후기 불면증)
1주일에 3회 이상, 최소 3개월 이상 지속되며 이로 인해 생활전반에 걸쳐 심각한 고통을 겪거나 부적응적 증상이 초래되는 경우를 말한다.
잠을 잘 수 있는 충분한 기회에도 잠들기 어려운 수면장애
유병률 약 6-10%, 여성> 남성 높은 공존진단율
행동 특성
- 낮 시간 동안 불쾌감
- 주의력, 활력, 집중력 감소
- 피로, 권태감 증가
- 수면에 대한 지나친 염려, 안절부절
- 대인관계가 사회적, 직업적 문제
과다수면장애
진단기준(DSM-5):
최소 7시간 이상 수면을 했는데도 지나친 졸림(1개 이상)
- 같은 날 또다시 잠에 빠져듦
- 9시간 이상의 수면에도 회복이 안 됨
- 기상 후 완전히 깨어있기 힘들고 비몽사몽 상태
최소 한 가지가 주 3회, 최소 3개월 이상 지속될 때 진단
인지, 사회, 직업, 기능적 문제
유병률
남녀 발병률 비슷, 성인의 약 1%
행동 특성
빠르고 깊게 잠에 빠져듦
지나친 졸음으로 인한 사회적, 직업적 문제
운전이나 기계 조작의 위험
작업 효율성 저하
집중력, 기억력 저하
대인관계 손상
기면증

진단기준(DSM-5)
같은 날 반복적으로 견딜 수 없게 잠에 빠져드는 현상이 최소 주 3회 이상, 3개월 이상 지속
다음의 증상이 최소 1개 이상
탈력발작(cataplexy): 한 달에 최소 몇 회
히포크레틴 결핍
짧은 수면 잠복기: 야간 수면다원검사
- 기면증의 원인은 최근 히포크레틴 hypocretin의 결핍으로 알려졌는데, 이는 신경펩티드의 일종으로 자율신경계와 내분비를 활성화시키고 감정이나 동기를 유발하는 시상 하부에 집중적으로 나타난다.
- 탈력발작 cataplexy , 수면마비 sleep paralysis , 입면 환각 hypnagogic hallucination , REM 수면행동장애 등의 증상을 보인다.
유병률
성인의 약 0.02-0.04%, 남녀 비슷
호발 연령: 15-25세, 30-35세
행동 특성
- 대개 20분 이내, 몇 시간 후에 다시 졸림
- 격한 감정과 관련
- 양측 근육의 긴장도 일시적 소실
- 입면시 환각상태(입면환각)나 입면 또는 종료 시 수면마비(근육의 긴장도가 일시적으로 소실되어 움직이지 못하는 현상)
- 환자의 70~80%가 의식 변화 없이 근 긴장과 조절력 갑작스러운 소실(탈력발작)
- 사회생활과 대인관계의 문제
- 안전의 문제: 자동차 운전, 기계 조작 등
호흡 관련 수면장애
폐쇄성 수면무호흡 Obstructive Sleep Apnea Hypopnea , 중추성 수면무호흡 Central Sleep Apnea. 수면 관련 환기저하 Sleep-Related Hypoventilation로 분류
폐쇄성 수면무호흡
- 수면 중 호흡하려고 애쓰지만 상기도의 일부 또는 전체가 폐쇄되어 1시간에 5번 이상의 무호흡이나 저 호흡이 나타나는 것
- 가장 흔한 만성적 수면장애 형태
- 40~60대 중 과체중인 경우(특히 턱이 작거나 목이 짧고 굵은 사람, 혀나 편도선 이 크거나 목젖이 길게 늘어져 있는 경우)나 심혈관계 문제가 있는 경우 잘 나타남
- 아동의 경우 편도선이 비대해졌을 경우 잘 나타남
- 비강 마스크로 일정한 압력을 주입해 공기 부목을 만들어서 수면 중에 기도가 열려 있도록 해주는 장치인 지속적 상기도 양압술 Continuous Positive Airway Pressure(CPAP)로 치료
- 좁혀진 부분의 조직을 제거함으로써 공기 흐름을 원활하게 하는 입천장 인두 성형술 Uvulo Palato Pharyngo Plasty(UPPP)을 하기도 함.
- 비만이 원인이라면 체중을 줄여야함 → 체중을 10% 줄이면 수면무호흡 증상이 50% 정도 감소
중추성 수면무호흡
- 기도 폐색 없이 특징적으로 호흡정지를 보임
- 심장질환이나 신경학적 질환이 있는 노인에게 흔하고 체인스토크 호흡 Cheyne-Stokes breathing을 보인다.
** 체인스토크 호흡은 무호흡 후 10~60초 정도의 과호흡이 있은 후 호흡이 점차 감소하다가 다시 무호흡이 되는 것
수면 관련 환기저하
- O2 증가와 관련해서 환기조절에 장애가 생기고, 그 결과 과도한 졸음이나 불면증 또는 아침에 두통을 호소하게 되는 경우를 말함
- 다른 내과적 또는 신경학적 장애, 물질이나 약물 사용으로 인해 일어나기도 하지만 독자적으로도 발생함.
일주기리듬 수면각성장애
진단기준(DSM-5)
- 주로 일주기 리듬의 변화나 수면-각성 주기와 개인의 신체 환경이나 사회, 직업적 스케줄로 인해 일주기 수면-각성 주기가 일치하지 않아 지속적, 반복적인 수면장애의 형태
- 수면장애로 인한 지나친 졸림, 불면증
유형
- 수면위상 지연형(delayed sleep phase type)
- 수면위상 선행형(advanced sleep phase type)
- 불규칙한 수면각성 유형(irregular sleep-wake type)
- 24시간이 아닌 수면각성 유형(non-24-hour sleep-wake type)
- 교대근무 유형(shift work type)
수면이상증/사건수면
- 수면 동안이나 수면-각성의 전환과정에 이상행동이나 잠에서 불완전하게 깨어나는 삽 화가 나타나는 것을 말함
- 즉, 밤에 잠을 자면서 자율 신경계, 운동계 또는 인지과정이 활성화되면서 수면이 방해받게 되고, 이해할 수 없는 행동특징을 나타내는 경우
NREM 수면각성장애
수면에서 불완전한 각성의 반복적 삽화 (야간 수면의 초기 1/3, 보통 10분 이내)
수면 중 보행(sleepwalking)
- 몽유병, 주로 사건을 기억하지 못함
- 서파수면 동안 시작
- 뇌간은 깨어 있으나 대뇌피질은 자고 있는 상태, 사고의 위험이 있음. 적개심, 공격심을 억압당한 경우 발생 빈도 높음.
- 손상의 위험성
야경증(sleep terrors)
- 갑자기 잠에서 깨어나 비명을 지르거나 움
- 자율신경계 과잉활성화 반응, 공포행동
- 지남력 상실, 혼란, 기상 후 사건 기억하지 못함
악몽장애
- 밤에 자거나 낮잠 동안 생존, 안전, 신체적 통합성을 위협을 피하려는 노력과 관련된 반복적인 악몽
- 꿈의 내용을 상세히 기억
- 꿈에서 깨면 빠르게 각성, 지남력을 갖게 됨
- 보통 REM 수면 시: 수면 박탈, 스트레스시
- 자율신경계의 가벼운 항진반응: 빈맥, 빠른 호흡, 피부 홍조, 발한, 근육긴장, 동공 산대 등
REM 수면행동장애
- REM 수면 중 말을 하거나 복합적인 운동성 행동을 보임
- 손상 위험성: 꿈 속의 행동을 실제 행동화
하지불안증후군(restless legs syndrome)
- 입면이나 수면 중 하지에 근질거리는 이상감각, 초조, 움직이고 싶은 충동으로 인해 수면에 방해를 받는 장애
- 임신, 요독증, 류마티스 관절염과 관련
- 여성, 30세 이후 주로 나타남
수면장애 간호과정
간호사정
수면-각성장애를 호소하는 환자를 체계적으로 사정하려면 다음 사항을 포함해야 한다.
- 평소의 수면양상과 문제가 되는 수면의 특성을 조사한다.
- 수면-각성장애를 일으킬 만한 정신장애나 의학적 상태가 있는지 확인한다.
- 수면-각성장애를 유발할 수 있는 물질을 사용하고 있는지 확인한다.
- 수면-각성장애를 유발할 수 있는 환경 확인
수면양상이란 수면의 양적, 질적 특성을 의미하는데 수면양상을 측정하는 방법에는 수면 다원검사, 다중수면 잠재검사, 손목형 수면측정기, 수면잠복기검사, 수면관찰 등의 객관적 측정법과 면접이나 질문지를 사용하는 주관적 측정법이 있다
객관적 측정법
수면다원검사: 뇌파활동, 안구운동, 근전도성 등
수면잠복기검사: 잠드는데 걸리는 시간 측정
수면관찰
주관적 측정법
개인의 주관적 평가, 수면 만족도, 질, 효과
면담, 질문지, 수면일지
간호진단
수면-각성장애가 원인으로 작용하는 간호진단의 예
수면-각성장애와 관련된 피로
수면-각성장애와 관련된 불안
수면-각성장애와 관련된 사회적 상호작용 장애 (가정이나 직장생활, 대인관계 등)
수면의 박탈과 관련된 사고과정 장애
수면-각성장애와 관련된 상해의 위험
수면-각성장애가 결과로 나타나는 간호진단의 예
특정 의학적 상태와 관련된 수면-각성장애
물질사용과 관련된 수면-각성장애
물질금단과 관련된 수면-각성장애
불안과 관련된 수면-각성장애
우울과 관련된 수면-각성장애
24시간 주기의 불균형과 관련된 수면-각성장애
수면-각성 일정 변화와 관련된 수면-각성장애
수면 관련 간호진단 NANDA 2021-2023
- 불면증(Insomnia)
- 수면 박탈(Sleep deprivation)
- 수면 향상을 위한 준비(Readiness for enhanced sleep)
- 수면 양상 장애(Disturbed sleep pattern)
위의 간호진단 예시의 경우 수면-각성장애로 간호진단을 통일시켰으나 관련 원인에 따라 적절한 간호진단을 NANDA 2021-2023에서 선택해서 적용하길 바랍니다.
현재 이 글에서는 수면 장애 총제적이고 원론적인 부분에 대해서 간호과정을 할 예정이며 각 항목별에 대한 간호진단의 경우는 추후 서술드릴 예정입니다.
간호목표
- 수면-각성장애 환자의 간호를 계획할 때는 환자와 가족을 참여시켜서 수면문제를 정확히 파악하고, 실현 가능하고 현실적인 목표를 설정해야 한다.
- 환자의 사회환경적 특성에 적절한 목표이어야 한다.
- 궁극적인 간호목표는 환자가 자기 수면과 관련된 문제를 인식하고 수면-각성장애를 극복하는 기술을 배우고 실천해 건강한 수면을 취하는 것이다.
간호목표 예시
- 별 어려움이 없이 잠든다.
- 밤에 깨지 않고 6~8시간 동안 지속적으로 수면을 취한다.
- 하루 6시간 이상 수면을 취한 후 피로감을 느끼지 않는다.
- 낮잠에 빠지거나 졸지 않는다.
- 수면 후 편안함과 원기가 회복된 느낌을 가진다.
- 환자 본인의 규칙적인 수면습관을 형성하고 규칙적인 수면습관을 위한 행위를 3가지 이상 열거 할 수 있다.
- 수면-각성장애로 인한 대인관계 및 직업적, 사회적 기능장애가 감소된다
간호계획과 수행
- 수면장애를 일으키는 근본적인 원인을 알고 해결: 강박적 성격 성향, 정신-신체적 질환, 신체구조적 결함, 스트레스, 생활주기 변화, 약물 또는 기타 물질 사용 등
- 수면문제와 관련된 감정을 표현하고 격려하고, 표현된 감정은 수용
- 수면위생을 지키고 건전한 수면습관을 가짐
인지행동요법 : 수면 위생 교육, 자극 조절, 수면 제한, 인지 치료, 이완 훈련 등으로 구성된 통합적 중재 프로그램
- 복식호흡법, 점진적 근육 이완법, 명상 등 : 걱정이나 불안으로 인한 수면-각성장애를 조절하기 위해 이완요법이나 명상요법 등에 관해 교육하고 이를 실천하도록 돕는다.
- 바이오피드백 biofeedback , 수면 제한법, 자극조절치료 stimulus control therapy를 실시 : 수면제한법은 잠자리에 누워 있는 시간을 줄여서 수면 욕구를 증대시키고, 증가된 수면 압력으로 수면 중 깨는 빈도나 시간을 감소시켜 수면유지 효과를 얻는 것이다.
- 자극조절 치료 : 침실 환경의 수면증진 효과를 최대화하는 것으로 이미 형 성된 수면과 수면 환경 사이의 연관 개념으로부터 효과를 얻도록 재학습시키는 과정
생활양식 수정 치료와 간호
- 수면위상 지연형 환자에게는 적절한 시각에 잠들고 기상할 때까지 야간수면 스케줄을 1~2시간씩 점차 늦추어 맞추는 시간요법 chronotherapy을 적용하기도 한
수면위생과 수면습관 교육
- 수면위생 sleep hygiene은 지속적으로 실천해야 기대하는 효과를 얻을 수 있다.
- 특히 행동을 시작한 후 1~2주가 지나야 효과가 나타나므로 지속적인 실천이 꼭 필요하다.
- 규칙적으로 취침시간과 기상시간을 지키는 것을 습관화하는데 수면박탈이 나 이를 보상하려는 지나친 수면은 금기이다.
- 취침 전에 너무 과식하지 말고 양념이 강하거나 자극적인 음식을 섭취하지 않도록 하고, 수분을 너무 많이 섭취하지도 말고 공복상태도 피하도록 한다.
- 따뜻한 우유에는 트립토판 L-tryptophan 이 함유되어 있어 수면에 도움이 되지만 알코올이나 카페인의 섭취는 수면을 방해하므로 피하도록 한다.
- 그리고 가능한 한 낮잠을 자지 않는 게 좋다.
- 낮시간의 활발한 활동은 수면을 촉진시키지만 취침 직전의 활동은 수면을 방해한다.
- 침실 환경은 따뜻하고 안락하게 만들고 소음이나 강한 빛을 차단하도록 한 다.
- 침실에서 독서나 TV를 시청하지 말고 오로지 수면 장소로 인식하도록 한다.
- 걱정이 있는 경우에는 글로 표현하거나 대화로 덜어주고 이완을 유도하는 부드러운 음악을 듣도록 하는 것도 도움이 된다.
- 최근 들어 수면-각성 장애 환자에게 수면을 증진하기 위해 비약물적 요법인 간호중재로 아로마요법, 발반사 마사지, 수지요법, 이완요법, 운동요법 등의 대체요법이 긍정적인 효과를 보였다고 제시하고 있다.
약물치료 교육
- 불면장애: 수면제-benzodiazepine
- 과다수면장애: 중추신경자극제-amphetamine, 항우울제-fluoxetine
- 기면증치료: 중추신경자극제-methylphenidate, amphetamine
- 호흡관련 수면장애: 정신자극제-acetozolamide, clomipramine
간호평가
- 간호수행을 통해서 환자가 기대한 결과에 도달했는지 확인할 때에는 환자의 수면양상 변화와 수면에 대한 주관적인 느낌의 변화, 그리고 대인관계, 직업, 사회적 기능장애의 개선 정도를 평가
- 개개인의 특성을 고려해 평가기준을 적용한다